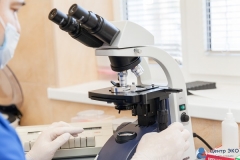
Данное исследование обязательно проводится при выяснении причин бесплодия, а также - донорам и лицам, которые планируют криоконсервацию спермы.
Клиника. Спермограмма. Лаборатория
Для того чтобы сдать этот анализ, необходимо обратиться к специалисту – андрологу. Каждая клиника, спермограмма в которой может быть проведена, имеет соответствующую лабораторию. Обычно такие клиники специализируются на проблемах лечения бесплодия, и в них быстро и качественно проводится спермограмма. Отзывы о таких клиниках можно без труда найти в сети, это поможет определиться, где при необходимости можно сдать анализ.
Для получения максимально точного результата спермограмма сдается 2-3 раза. Перед сдачей анализа необходимо соблюдать следующие рекомендации:
- в течение 2-7 дней (оптимально – 4) следует воздерживаться от семяизвержения;
- в течение этого периода времени также необходимо воздержаться от употребления алкоголя, сильнодействующих лекарственных препаратов (в частности, успокаивающих, снотворных);
- ограничить прием горячих ванн, посещение бани и сауны.
Согласно рекомендациям ВОЗ, оптимальным методом получения эякулята для исследования является мастурбация. Не применяется сбор материала из презерватива или после прерванного полового акта, так как в эякулят могут попасть смазка, элементы вагинального происхождения, в том числе - посторонняя микрофлора, что может исказить результаты исследования.
Спермограмма: нормативы
Правильно оценить результат исследования может только репродуктолог, однако знание нормативов поможет сориентироваться при получении заключения.
Согласно нормативам ВОЗ, сперма должна иметь следующие показатели:
- объем – от 2 мл;
- беловато-серый цвет;
- показатель времени разжижения – от 10 до 40 минут;
- рН – от 7,2 до 7,8;
- число клеток в мл – от 20 до 120 миллионов;
- количество клеток в общем объеме материала – от 40 до 500 миллионов;
- активно подвижные сперматозоиды – от 25%;
- малоподвижные – от 50%;
- непрогрессивно подвижные – до 50%;
- неподвижные (патологические) – до 50%;
- спермагглютинация – отсутствует;
- лейкоциты – не больше 3-5 в поле зрения.
В зависимости от выявленных нарушений в заключении могут быть указаны такие термины:
- нормоспермия – все показатели соответствуют норме;
- нормозооспермия – основные показатели, связанные с фертильностью, в норме, присутствуют допустимые отклонения;
- олигоспермия – объем эякулята меньше нормы;
- олигозооспермия – объем материала и концентрация сперматозоидов меньше нормы;
- астенозооспермия – подвижность сперматозоидов меньше нормы;
- акинозооспермия – характерна полная неподвижность сперматозоидов;
- некрозооспермия – в материале нет живых клеток;
- тератозооспермия – большое содержание аномальных клеток;
- гемоспермия – в эякуляте присутствуют эритроциты;
- лейкоцитоспермия – в эякуляте повышенное содержание лейкоцитов;
- азооспермия – в исследуемом материале нет сперматозоидов.
Насколько точны показатели спермограммы?
Когда пациент получает результаты анализа, он должен понимать, что абсолютно все показатели могут существенно измениться со временем. При одном исследовании объем материала может составить 3 мл, а в следующий раз - быть больше или меньше. Такие колебания могут касаться и других параметров. Именно с этой целью репродуктологи единогласно считают, что сдавать данный анализ необходимо минимум дважды, причем с интервалом в 2 недели. Кроме того, все нормативы условны. Норма может быть индивидуальной. Нельзя сказать, что объем эякулята 2,1 – хороший показатель, а 1,9 – уже плохой. Кроме того, важно сопоставление всех показателей. Например, если в эякуляте объемом 1,5 мл концентрация сперматозоидов составляет 180, с хорошей подвижностью и с невысоким содержанием аномальных форм, по стандартам это будет характеризоваться как олигоспермия. Нормальным будет считаться эякулят объемом 2,2 мл с половиной аномальных клеток и низкой подвижностью. Именно поэтому делать какие-либо заключения может только высококвалифицированный специалист.
Что такое время разжижения эякулята?
Данный показатель – это первый изучаемый параметр. Сперма в норме является вязкой средой. Она не абсолютно жидкая, а становится таковой через некоторое время под воздействием ферментов предстательной железы. В норме разжижение спермы происходит за 10-40 минут. Отклонения могут свидетельствовать о патологии предстательной железы. Прямой связи между изменениями данного параметра и мужским бесплодием не обнаружено. Но повышенная вязкость может свидетельствовать о вероятных нарушениях биохимического состава спермы, что может привести к нарушению ее оплодотворяющей способности.
Объем эякулята
Данный показатель является очень важной характеристикой. Вместе с показателем концентрации данный параметр свидетельствует об общем числе извергающихся сперматозоидов. Показатель объема до 2 мл рассматривается как вероятная причина бесплодия. При попадании во влагалище условия для сперматозоидов становятся агрессивными. Кислая влагалищная среда для них губительна. Большая часть клеток в течение нескольких часов погибает. Самые «здоровые» за это время должны успеть попасть в полость матки, где условия для них благоприятны. Попавшая во влагалище семенная жидкость на некоторое время ощелачивает среду, помогая сперматозоидам попасть в матку. Считается, что малый объем эякулята (менее 2 мл) с этой задачей не справляется. Кроме того, локально семенная жидкость подавляет иммунитет супруги (сперматозоиды являются генетически чужеродными), и в этом вопросе объем также играет важную роль.
Спермагглютинация
Спермагглютинация является сигналом серьезных иммунных нарушений, но часто этому параметру должное внимание не уделяется. Часто думают, что негативное влияние агглютинации заключается в склеивании сперматозоидов и механической помехе их перемещению к яйцеклетке. Однако данный процесс затрагивает лишь малую часть клеток. Но сам факт агглютинации может быть признаком наличия антиспермальных антител.
Антиспермальные антитела
АСАТ – это антиспермальные антитела сперматозоидов. Они подавляют движение сперматозоида и препятствуют процессу оплодотворения. АСАТ также являются причиной бесплодия.